Métodos anticonceptivos durante la lactancia
Una vez que una mamá se va recuperando del parto, es momento de retomar nuestra vida, poco a poco, sin prisas y como nos vayamos sintiendo seguras. Su cuerpo sigue pasando por cambios, y es importante que, al mantener relaciones sexuales, se elija el método anticonceptivo adecuado para prevenir un nuevo embarazo. Pese que hay mitos de que la lactancia materna puede actuar como anticonceptivo natural, lo cierto es que se debe utilizar un método anticonceptivo durante la lactancia y así evitar un embarazo tan próximo al anterior.
Sin embargo, es importante, debido a las circunstancias especiales, emplear un método anticonceptivo seguro, tanto para la madre como para el bebé y que no afecte a la lactancia materna.
Un aspecto que hay que tener en cuenta es que durante las seis primeras semanas postparto no se puede utilizar ningún método hormonal ni tampoco dispositivos intrauterinos. Por tanto, nos tendríamos que centrar en los métodos de barrera, como son los preservativos.
¿Qué ocurre tras las seis primeras semanas? Para las mamás que optan por la lactancia materna tienen opción al anticonceptivo oral o la mini píldora, el implante, el anillo vaginal y también podríamos usar los DIU tanto de cobre como los hormonales.
En el caso de las mamás que apuestan por una lactancia artificial, los métodos anticonceptivos son más amplios, van desde los mencionados anteriormente (anticonceptivo oral, implante, anillo vaginal o DIU), la combinación de anticonceptivos, por ejemplo, la toma de la mini píldora y el uso del preservativo, hasta el uso del parche.
Es importante saber que no todos los métodos anticonceptivos son válidos durante este periodo y se debe consultar con el ginecólogo cuál es el método más adecuado para cada caso particular y cuándo iniciarlo.
El equipo de Comat Matronas
Plan de Parto y Nacimiento
El plan de parto es un documento en el que la mujer puede expresar sus preferencias, necesidades, deseos y expectativas sobre el proceso del parto y el nacimiento. Disponer de esta información por escrito será de gran ayuda para nosotros, el equipo de COMAT, que atenderemos en el momento del parto: facilitará la comprensión del proceso y la participación activa tanto de la mujer como de su acompañante, y evitará tener que comunicar sus preferencias el día del parto, momento en que el estado emocional y físico es más vulnerable y la mujer se halla centrada en el proceso vivencial.
Este documento no sustituye la información que proporciona el equipo profesional que atiende durante el embarazo (matrona, médico). Además, realizar la educación maternal online o acudir a las sesiones presenciales de preparación para el nacimiento, puede ayudar a que todo el proceso sea una experiencia satisfactoria.
Se puede elaborar un plan de parto y nacimiento en cualquier momento de la gestación, aunque lo ideal es hacerlo durante las semanas 28-32, preguntando cualquier duda a vuestra matrona o a tu ginecólogo. En el momento del parto la gestante podrá modificar cualquiera de las preferencias aquí escritas, según su estado y el desarrollo de los acontecimientos.
Desde Comat Matronas hemos elaborado el PLAN DE PARTO que recogeremos el día del parto, este documento no contempla la posibilidad de elección de prácticas no aconsejadas actualmente por la evidencia científica por ser innecesarias o perjudiciales en el curso de un parto normal. Por este motivo, se informa de manera resumida sobre las prácticas adecuadas para la asistencia al parto y nacimiento, recogidas en las recomendaciones de la Estrategia de Atención al Parto Normal, en la Estrategia Nacional de Salud Sexual y Reproductiva del MSPSI, y en la Guía de Práctica Clínica sobre la atención al parto normal.
Si hay algo a tener en cuenta es que un plan de parto no tiene como objetivo planificar el desarrollo del parto y nacimiento. Si surgen circunstancias imprevisibles, el personal sanitario aconsejará la intervención más oportuna, y la realizará tras informar adecuadamente y pedir el consentimiento. El resto de cuidados y buenas prácticas se seguirán realizando según las recomendaciones de las guías de evidencia y protocolos, así como de las preferencias expresadas por la madre en su plan de parto.
¡Recuerda! Si vas a dar a luz con nosotros en el Hospital San Juan de Dios de Córdoba, éste es el plan de parto que debes llevar.
¿Alguna duda? Para más información no dudes en consultarlo con nosotros.
El equipo de Comat Matronas.
Beneficios de la copa menstrual
La evolución de los productos de higiene femenina a lo largo de los años para hacer más fácil la vida de las mujeres, es una realidad. La aparición de la copa menstrual ha supuesto toda una revolución, ya que esta supone un gran beneficioso para la salud de la mujer y para el medio ambiente. Además, al ser reutilizable, supone un gran alivio para el bolsillo.
Cualquier mujer puede utilizar la copa una vez se haya iniciado la menstruación, esta se considera un producto seguro, fácil de utilizar y muy recomendable durante la menstruación para recoger el sangrado.
¿Cómo se utiliza la copa menstrual?
Para insertarla lo único que debemos hacer es doblarla, introducirla en vagina y cuando llega a esta, se produce un sello de vacío en la cavidad uterina que evita la salida de la sangre de la regla. A diferencia de otros métodos internos como los tampones, la copa no absorbe los fluidos, sino que estos se depositan dentro hasta el momento de extraerla y desecharlos.
La copa menstrual es un producto que no se cambia tan asiduamente como los métodos que se han estado utilizando hasta la fecha como son tampones y compresas, es un producto reutilizable y no descartable. Para garantizar un correcto uso, la usuaria debe lavarse las manos al introducirla y retirarla. ¡Importante! No dejarla colocada más de 12 horas continuas y desinfectarla al principio y a final del ciclo.
Las tallas varían dependiendo de algunos factores como son la edad o si la mujer ha dado a luz o no. Las copas menstruales de menor tamaño suelen ser aconsejables para mujeres menores de 30 años que no han dado a luz por vía vaginal. Por otro lado, se tiende a sugerir el uso de tallas más grandes para mujeres mayores de 30 años, aquellas que han tenido partos vaginales o experimentan un flujo menstrual más intenso.
Si hay algo a tener en cuenta sobre el uso de la copa menstrual, es que no sirve como método anticonceptivo, pero sí puede usarse mientras se mantienen relaciones sexuales.
Beneficios de la copa menstrual
Son muchas las ventajas que tiene el uso de la copa menstrual, como son:
- Al ser reutilizable, tiene menor impacto en el medio ambiente que otros productos de higiene femenina.
- Económicamente, representa un gran ahorro, ya que tiene una vida útil de hasta diez años.
- Es más segura que un tampón o una compresa, ya que retiene más sangre.
- Se puede usar utilizando DIU.
¿Alguna duda? Para más información no dudes en consultarlo con tu ginecólogo.
El equipo de Comat Matronas.
Consejos para la extracción y conservación de leche materna
Uno de los principales motivos por lo que comenzamos con la extracción de la leche y el comienzo de un banco de la misma, es la incorporación de la madre lactante al trabajo. Pero, ¿qué es lo que debemos tener en cuenta para continuar teniendo la producción suficiente para alimentar a nuestro bebé?
La eyección de leche mejora con la liberación de la oxitocina, esta se libera más fácilmente con estímulos como el llanto del bebé, su olor u observándolo. Sin embargo, si estamos fuera de casa, podemos estimularla con una foto o video del pequeño.
Sin embargo, la prolactina y la producción de leche son estimuladas por la succión, por lo que la succión de nuestro bebé siempre será mucho mejor. No obstante, se puede conseguir una buena producción de leche si se extrae correctamente.
Ponerte al bebé en un pecho, mientras extraes la leche del otro es una opción eficaz ya que saldrá fácilmente y apenas sin esfuerzo, debido a que estamos estimulando las dos hormonas responsables de la lactancia materna.
Nuestra recomendación es la extracción mecánica con un sacaleches eléctrico para mayor comodidad, un ejemplo de extractor en el que confiamos es el de Medela Swing, un buen sacaleches que permite drenar el pecho y estimular la producción sin hacer daño, además es sencillo de utilizar y limpiar.
¿Cuándo utilizar los extractores de leche?
Cuando queramos aumentar la producción, con lo cuál se harán pequeñas extracciones muchas veces al día o porque nos venga una ingurgitación y nos moleste mucho y tengamos el pecho muy lleno. En este caso, nos vaciaremos el pecho cada vez que lo necesitemos, teniendo en cuenta que cuantas menos veces mejor, ya que, si no, aumentaremos la producción de leche. Tras la extracción, siempre que haya una ingurgitación, vamos a utilizar frío local.
Hay algunas consideraciones a tener en cuenta a la hora de comprarlos:
- Las tallas de las copas: tienen que tener tallas, ya que cada mujer tiene un pezón de una manera distinta y no todas somos iguales.
- Automáticos: facilitan mucho el trabajo ya que es un gran aliado para el momento en el que comencemos a trabajar, para tener reservas de leche.
Una vez hayamos extraído la leche materna, debemos refrigerarla. Un aspecto que hay que tener en cuenta es que cuanto más refrigerada esté la leche y menos cambios de temperatura sufra, muchísimo mejor. Si nos realizamos la extracción en nuestro trabajo, es importante dispone de una neverita para transportarla y, sobre todo, debe conservarse en un recipiente adecuado como botes de cristal, biberones pequeños o bolsas especiales de recolección de leche. Además, al llegar a casa deberemos poner la leche en el frigorífico, en el caso de querer consumirla en los días posteriores o congelarla para conservarla más tiempo.
¡Importante! Se puede conservar la leche extraída de diferentes tomas del mismo día, siempre y cuando la llevemos a la misma temperatura en el frigorífico antes de mezclarla.
¿Cómo conservar la leche materna?
La leche materna puede conservarse de muchísimas maneras, sin embargo, debemos tener en cuenta algunas recomendaciones:
- Lavarse bien las manos antes de manipular la leche materna.
- Los recipientes donde almacenamos la leche materna deben estar limpios.
- Congelar lo antes posible la leche materna, en pequeñas cantidades (50-100ml) si no va a usarse en los próximos tres días.
- Siempre que sea posible se usará la leche más fresca.
- Etiquetar los recipientes con la fecha en la que se extrajo y congeló la leche materna.
- Consumir, en primer lugar, la leche más antigua.
- Una vez descongelada hay que removerla bien porque puede haberse separado en dos fases.
¿Cómo descongelar la leche materna?
Lo ideal es descongelar rápidamente una vez sacada del congelador, si no se va a calentar rápidamente, es mejor mantener la cadena del frío de la leche hasta que se vaya a calentar. Se puede descongelar sumergiendo el bote de leche materna congelada en agua previamente calentada (pero no calentarla directamente al baño maría) y remover bien la leche después para que su temperatura sea uniforme. ¡Nunca debe calentarse directamente en el fuego!
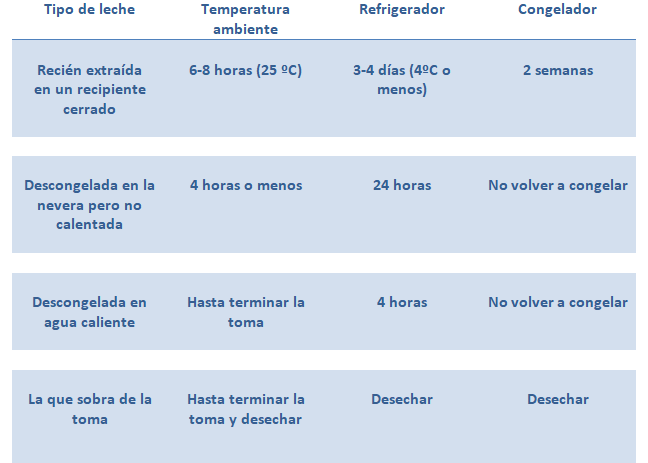
Si congelamos la leche en un congelador que sea capaz de llegar a temperaturas menores de -15ºC, se puede almacenar hasta tres meses, en el caso de congeladores industriales (-19ºC) la conservación puede llegar hasta los seis meses.
Un último aspecto a tener en cuenta es que la leche congelada puede oler mal. Este olor se debe a un cambio en la estructura de los lípidos por los ciclos de congelación y descongelación en el congelador. Aunque es cierto que algunos bebés rechazan esta leche por el cambio de sabor, pero generalmente la suelen aceptar y no es perjudicial para ellos.
Cualquier consulta que tengáis sobre ello, no dudéis en poneros en contacto con nosotros y ¡recordad! Todos los miércoles de 12 a 13h, tenéis las sesiones de lactancia y crianza en la Unidad de la Mujer del Hospital San Juan de Dios, donde podéis preguntarnos todas vuestras dudas.
El equipo de Comat Matronas
Algunos síntomas que pueden aparecer o no en el embarazo
Los síntomas del embarazo, se convierten en muchas ocasiones en un miedo en la creencia de que son una “enfermedad” adquirida con el embarazo y no es así, estos son necesarios, porque son los que nos van a dar esa tranquilidad y los que nos van a confirmar que estamos embarazadas.
Pueden ser diversos, al principio de la gestación suelen ser los relacionados con el nivel digestivo como las náuseas o los vómitos. Hay mamás que sufren más este tipo de síntomas y necesitan tratamiento, sin embargo, es un síntoma totalmente normal.
¿Cuándo aparecen los primeros síntomas de embarazo?
A veces, los primeros signos pueden pasar desapercibidos, porque generalmente pueden confundirse con otra sintomatología o incluso con las del periodo menstrual. Los primeros signos suelen aparecer cuando el embrión se implanta en el útero hasta la 13ª semana de gestación.
Durante este tiempo, el organismo de la mamá experimenta diversos cambios y se produce un aumento de la producción de hormonas. La mayor parte de estos cambios provocan los síntomas, estos suelen aparecer entre la semana 5ª y 6ª de embarazo.
Algunos síntomas que pueden aparecer en el embarazo o no
- Pequeño sangrado vaginal: Es cuando se produce la implantación, esta puede causar un pequeño sangrado uterino, aunque suele ser un discreto sangrado vaginal y con una duración de unos 3 días. No todas las mujeres presentan esa señal y algunas de las que presentan no lo reconocen como un síntoma de embarazo, ya que lo interpretan como una menstruación que vino débil. Es importante que cualquier sangrado que surja después de que la gestante sepa que está embarazada debe ser comunicado al obstetra.
- Retraso menstrual: es el síntoma que ocurre en el 100% de los casos, el más común y el que nos da la alarma para saber que estamos embarazadas. Esta es la señal que generalmente lleva a las mujeres a hacer la prueba de embarazo.
- Cólicos o dolor abdominal: es un síntoma muy común y pueden surgir entre la 4ª y 5ª semana. Una incomodidad en la parte inferior del abdomen o una sensación de hinchazón abdominal.
- Dolor y aumento del volumen de mamas, asimismo, puede haber cambios en la apariencia de los pezones. Muchas veces, el simple acto de tocar el pecho o llevar sujetador puede ser bastante incómodo. El aumento ocurre por alteraciones hormonales que estimulan el desarrollo de las glándulas mamarias.
- Náuseas y vómitos: hasta el 70 % de las gestantes sienten náuseas en el primer trimestre y tienden a desaparecer en el 2º trimestre. Este síntoma parece estar vinculado a la producción de la hormona hCG u hormona del embarazo, que comienza a ser producida en gran cantidad cuando el embrión se implanta en el útero.
- Intolerancia a los olores fuertes: se produce una mayor sensibilidad del olfato o desarrollar la habilidad de “superolfato”. Los olores que pasaban desapercibidos, ahora se vuelven insoportables.
Un aspecto que debemos tener en cuenta es que los síntomas de embarazo no son iguales para todas las mujeres, asimismo, una misma mamá podrá tener síntomas en un segundo embarazo completamente diferentes a los que tuvo en la primera.
Lo más importante, es tener siempre presente que debemos cuidarnos y que nuestra pareja y familia tiene que acompañarnos en esta feliz etapa.
El equipo de Comat Matronas
¿Qué es la diabetes gestacional?
Una de las patologías más importantes que debemos tener en cuenta durante el embarazo, es la diabetes gestacional, un tipo de diabetes que afecta a las mujeres embarazadas y que aparece debido a los niveles elevados de azúcar en sangre (hiperglucemia). Es decir, su cuerpo genera resistencia a la insulina y el páncreas es incapaz de producir la cantidad suficiente de esta hormona para regular los niveles de azúcar en la sangre con total normalidad.
La diabetes gestacional suele presentarse en la semana 20 de gestación y aunque no suele presentar síntomas asociados, sí puede tener consecuencias tanto en la salud del futuro bebé recién nacido, como en las mamás, que tienen mayor posibilidad de desarrollar preeclampsia, la cual se caracteriza por una presión arterial excesivamente alta. Además, el riesgo de postparto de obesidad y la aparición de diabetes tipo 2 para la madre y el bebé se incrementa.
El riesgo de desarrollarla aumenta con la edad de la madre, además, también tienen mayores probabilidades las mujeres con sobrepeso u obesidad antes del embarazo y las que han aumentado mucho su peso durante la gestación. Aunque es cierto, que hay otros factores de riesgo como son los antecedentes familiares de diabetes o haber tenido diabetes gestacional en un anterior embarazo.
¿Cómo se diagnostica?
La diabetes gestacional se diagnostica a través de dos pruebas; la prueba de sobrecarga oral de glucosa y la prueba de tolerancia oral a la glucosa (curva larga de glucemia), esta última se realiza si da positivo la primera.
- Prueba de sobrecarga oral a la glucosa: test de O´Sullivan
La prueba de sobrecarga oral a la glucosa o test de O´Sullivan, consiste en analizar una muestra de sangre una hora después de haber ingerido un líquido que contiene 50 gramos de glucosa. Si el nivel de glucosa en sangre es superior a 140 mg/dl puede indicar diabetes gestacional, por lo que será necesario confirmarlo con la prueba de tolerancia oral.
- Prueba de tolerancia oral a la glucosa: curva de la glucosa
Esta prueba se realizará en ayunas durante al menos 8 horas. Se tomará una muestra de sangre y, a continuación, la mamá gestante beberá un líquido con glucosa. A continuación, durante las siguientes dos o tres horas tras la ingesta del líquido, se tomará una muestra de sangre a cada hora.
¡Mantente saludable!
Un control adecuado de la dieta, moderando el consumo de azúcar y priorizando la ingesta de cereales integrales, frutas y verduras, vigilando los niveles de glucosa, manteniéndonos activos y realizando ejercicio regularmente nos ayudarán a evitar la aparición de la diabetes gestacional y que el parto se desarrolle con total normalidad.
¿Tienes dudas? ¡Cuenta con el equipo de Comat Matronas!
Beneficios del porteo
El porteo es una forma maravillosa de llevar a los más pequeños y aporta múltiples beneficios tanto para ellos como para nosotros. Y es que llevar al bebé cerca es una experiencia única que crea un sentimiento de protección y el comienzo de una estrecha relación entre hijos y padres. De forma que, estar cerca del porteador transmite mucha tranquilidad a los bebés, sintiéndose protegidos y seguros.
Durante toda la historia, el uso de portabebés ha estado muy arraigado en el cuidado infantil en todos los países y culturas. Posteriormente, sobretodo en Occidente, se empezó a extender la idea de que los bebés debían aprender a calmarse por sí mismos, las familias sostenían a sus bebés mucho menos y los carritos se convirtieron en la forma más conveniente y preferible para llevar a los pequeños, por lo que aupar a los bebés parecía destinado a convertirse en algo perteneciente a la historia pasada de la maternidad.
Sin embargo, en los últimos años, la tendencia se ha revertido y el uso del portabebés se está empezando a considerar una práctica saludable entre las familias.
Portear o no, es una decisión personal de cada madre y padre, sin embargo, bien es cierto que los bebés recién nacidos necesitan el contacto. Se necesita una exterogestación, la necesidad de recrear las condiciones lo más parecidas posibles a cuando estaban en el útero de su mamá, por lo tanto, los primeros meses de vida es especialmente importante el contacto entre bebé y madre.
Para todas aquellas familias que deciden portear es muy importante conocer que el portabebé que usemos debe ser seguro y respetuoso para la fisiología y fisionomía de ambos, garantizando en todo caso una postura adecuada para el bebé y su madre o padre. Asegurando así, un correcto desarrollo en cada una de sus etapas evolutivas.
¿Cuáles son los beneficios del porteo?
- Mejora el cólico del lactante: con el calor del cuerpo del porteador, la posición más vertical y el movimiento, ayudamos a la buena función intestinal del bebé.
- Favorece la lactancia materna: el contacto piel con piel con la madre hace que se segregue más prolactina y aumente la producción de leche.
- Aporta calma y seguridad: mejora el sueño gracias al movimiento, el latido del corazón de su madre o padre y el sonido de la respiración.
- Establecimiento del apego: desde la confianza y la sensación de protección, los niños se aventuran a explorar el mundo.
El porteo ergonómico tiene muchísimos beneficios tanto para bebés como para el porteador, además, este método de llevar a los bebés tan pegaditos al cuerpo de los papás es muy práctico, ya que permite dejar las manos libres para poder hacer cualquier tarea.
Los fulares y mochilas portabebés reparten muy bien el peso en la espalda, por lo que nos encontraremos más cómodos y, al mismo tiempo, podremos descansar los brazos.
Si hay algo que debemos tener en cuenta es que debemos estar seguros los dos, tanto padres como bebés, por lo que es importante elegir el portababés que mantenga al pequeño en buena postura y que a nosotros nos resulte lo más cómodo posible.
¡Recuerda! En Comat Matronas estamos para ayudarte y asesorarte en todo lo que necesites.
El equipo de Comat Matronas.
La salud mental durante el embarazo y el posparto
La maternidad conlleva grandes cambios, no solo a nivel físico, sino también emocionales y psicológicos. Como se viva en el inicio, incluso desde el momento en el que se decida la búsqueda del bebé, se marcará la salud mental materna.
Y es que la salud mental durante el embarazo, es una cuestión muy importante, ya que la depresión y la ansiedad son muy comunes durante la gestación y pueden tener consecuencias en la salud física y emocional de la madre, así como en el desarrollo del feto.
Durante el posparto también pueden surgir diferentes sentimientos como la pérdida de la propia identidad, dificultades con la imagen corporal o inconvenientes para comenzar con la lactancia materna. Estas situaciones que, combinadas con algunos factores de riesgo como los antecedentes personales de depresión o la falta de apoyo, pueden provocar la aparición de la depresión posparto.
La depresión posparto, es una condición de salud mental muy frecuente que afecta a algunas mujeres tras el parto, siendo casi el 15% de las mamás quienes la padecen y pudiendo aparecer por diferentes causas, principalmente por la combinación de factores biológicos, psicológicos y sociales.
Esta condición se caracteriza por la pérdida de interés o el placer sexual, la pérdida de energía, la irritabilidad o la culpabilidad, entre otros. Estos síntomas pueden ser leves o graves y pueden durar desde unos pocos días hasta varias semanas o meses, además, la mayoría de veces no se detecta la depresión por lo que es importante que previamente las embarazadas reciban atención psicológica siempre que lo necesiten, para ayudar a prevenir o tratar cualquier problema de salud mental.
Mantener un estilo de vida saludable que incluya dieta equilibrada, ejercicio y descanso ayudarán a mejorar la salud mental y física de la gestante, reduciendo el riesgo de complicaciones durante el embarazo.
En el artículo “Salud mental, la gran olvidada del embarazo” donde participan varios expertos del sector, entre los que se destaca Raquel Carmona, psiquiatra perinatal del Hospital San Juan de Dios de Córdoba y directora del programa de salud mental perinatal del Área Sanitaria Norte de Córdoba. En el estudio señala que la Organización Mundial de la Salud (OMS) estima que el 25% de las embarazadas experimenta algún tipo de malestar psíquico y que 1 de cada 5 madres primerizas va a padecer algún tipo de trastorno o ansiedad durante el embarazo y el posparto. Siendo los problemas más comunes la depresión y la ansiedad, ya que la gestación se convierte en una etapa de enorme vulnerabilidad que predispone a las mujeres a padecer de algún trastorno mental o a sufrir una recaída en patologías previamente diagnosticadas.
Sin embargo, nuestra psiquiatra perinatal, indica que esta cifra podría ser mayor, ya que existe un infradiagnóstico de los trastornos mentales perinatales por diferentes motivos: “En España no tenemos datos, pero podemos hacer una estimación a partir de las cifras globales y hacernos a la idea de que la prevalencia de los trastornos mentales perinatales es muy elevada y de que necesitamos planes de acción concretos para prevenirlos y tratarlos. Subestimar estas patologías conduce a la ausencia de tratamientos adecuados en buena parte de los casos”.
La importancia de la intervención temprana
El objetivo de las diferentes investigaciones de psicología perinatal es mejorarla, ¿Cómo? Mejorando las políticas de salud, la atención a las embarazadas y familias y, sobre todo, dar información y actuar a través de la prevención.
La visibilización de la salud mental perinatal que puede darse en esta etapa es por sí misma una fuerte herramienta de prevención. Conocer que pueden sufrir las mujeres en el embarazo y en el posparto y confiar en los profesionales para detectar estos problemas es vital, sobre todo cuando ya han sufrido episodios depresivos con anterioridad.
En Comat Matronas siempre confiamos en los mejores profesionales del sector, por ello podrás contar con la ayuda y profesionalidad de Raquel Carmona en el Hospital San Juan de Dios de Córdoba.
Y recuerda, cuenta siempre con el equipo de Comat Matronas.
Información basada en el artículo de El País, “Salud mental, la gran olvidada en el embarazo”.
Cólicos del lactante y fisioterapia
El cólico del lactante es un síndrome que puede sufrir el bebé durante la lactancia materna y que reúne múltiples síntomas que les ocasionan abundantes molestias, lo que ocasiona preocupación y quebraderos de cabeza a las familias que lo sufren.
Algunos de los síntomas que los bebés pueden presentar son; el llanto inconsolable, el sueño intranquilo, hipos muy frecuentes y persistentes, regurgitaciones frecuentes o reflujo, problemas al hacer caca, bien por exceso o por poca cantidad, problemas al expulsar los gases, abdomen distendido, además de encontrarse más activos e irritables.
Sin embargo, a pesar de que puede ser una situación desesperante, afortunadamente y, en la mayoría de los casos, no están enfermos, si no que presentan un funcionamiento incorrecto a nivel digestivo que da lugar a todos estos síntomas. Por lo que un buen tratamiento de fisioterapia especializada puede ser la solución más efectiva, ya que generalmente se trata de una disfunción y no de una patología.
En Comat Matronas llevamos años apoyándonos en los mejores profesionales del sector de la salud para cuidar de nuestras familias, es por ello por lo que confiamos en el Centro de Fisioterapia FISIOPOYET – Manuel Raigón, donde el objetivo del tratamiento que nos plantean no solo es aliviar los síntomas, si no, sobre todo, eliminar aquello que está provocando la aparición de los cólicos del lactante.
Un proceso en el que el equipo de FISIOPOYET combinan, según la necesidad de cada bebé, diferentes técnicas de tratamiento que consigan mejorías evidentes y duraderas:
- El Método Rubio: Una técnica con la que realizarán un trabajo directo sobre el aparato digestivo de tu bebé para ayudar a normalizar las tensiones en el mismo.
- El Método Poyet: Una técnica donde trabajarán el cráneo, la columna y la pelvis, y sobre todo, toda aquella estructura osteoarticular que necesite ser tratada.
Gracias a estas técnicas trabajamos normalizando la mecánica craneal, si es preciso, promoviendo que el control neurológico del aparato digestivo no se vea alterado por tensiones a este nivel, muy frecuentes por la posición del bebé intraútero y por el parto. Esta parte del trabajo es también muy importante para normalizar la succión en la lactancia, por lo que permitirá que el bebé haga unas tomas más eficaces, con menos ingesta de gases, evitando en gran medida los problemas de dolor en la lactancia.
Si es preciso, del mismo modo, se trabajará la lengua, evitando que se produzcan los casos de frenectomías o corte del frenillo sublingual.
¿Qué tienen en común estás técnicas?
- Son absolutamente indoloras para los bebés.
- Son muy poco invasivas, por lo que las contraindicaciones son prácticamente nulas.
- Alto nivel de efectividad: dos o tres sesiones de tratamiento, en la mayor parte de los casos, serán suficientes para notar resultados.
Si tu bebé comienza a experimentar los cólicos del lactante, no lo dejes y acude a los profesionales especialistas que te ayudarán con ello. Porque para nosotros, vuestra tranquilidad, es lo más importante.
El equipo de Comat Matronas.
Mitos sobre la lactancia materna
La lactancia materna, además de ser uno de las mejores formas de prolongar el vínculo afectivo entre madre e hijo, es considerada, desde el punto de vista nutricional, la mejor opción para alimentar al bebé, y aunque somos conscientes de que la decisión de dar el pecho es una elección personal que cada familia debe tomar, consideramos que es algo muy importante que se conozcan todos los beneficios de la misma.
Asimismo, son muchos los mitos que existen referentes a la lactancia materna y como consecuencia, son muchas las mamás que se preocupan por conocer si están alimentando correctamente a sus hijos. Es vital estar bien informadas de cómo es una correcta lactancia y desmentir todos los mitos que hay acerca de ella.
Hay que amamantar 15 minutos cada 3 horas
La realidad es que la lactancia es a libre demanda, sin horarios. La succión frecuente y el vaciado de la mama son el principal estímulo para producir mayor cantidad de leche.
La madre tiene que beber mucha agua, mucha leche y comer más
Esto es ¡falso! Debemos mantener una dieta variada y equilibrada, pero por comer y beber más no se va producir más leche.
Debes dar siempre de los dos pechos en cada toma
Esta afirmación es incorrecta, el primer pecho debe vaciarse completamente antes de ofrecer el otro para que el bebé obtenga la leche más rica en grasas que sale al final y se mantenga la producción de leche.
Los pechos pequeños producen poca leche
Las mamás están formadas por el tejido glandular, que es donde se produce la leche y, por otro lado, el tejido graso, que estaría relacionado con el tamaño del pecho. Por lo que el tamaño del pecho es totalmente independiente de la cantidad de leche que se genere.
Es normal que duela el pecho
Es uno de los principales mitos que existen sobre la lactancia materna exclusiva, pero es erróneo. El dolor indica que algo no va bien. Mal agarre, infección u otros problemas en la mama pueden ser la causa de la aparición del dolor.
Recuerda que, si tienes alguna duda sobre la lactancia materna y has realizado la educación maternal con nosotros, puedes acudir gratuitamente a las sesiones de postparto, todos los miércoles a las 12:00h, en la que resolveremos todas tus preguntas.
El equipo de Comat Matronas
- 1
- 2









